Wir haben diesen Beitrag im laufenden Monat überprüft und die Beschreibungen teilweise aktualisiert.
Unsere Empfehlungen sind nach wie vor auf dem neuesten Stand. Letztes Updated am 8. Juli 2018

© Quelle Wikipedia
Eine Erhöhung der Eosinophilen auf mehr als 500/μl wird als Eosinophilie bezeichnet und in vielen Situationen, wie Infektionen mit Parasiten, beobachtet. Im Gewebe können die Eosinophilen vermehrt sein, ohne dass eine Eosinophilie im Blut vorliegt. Häufig wird eine Eosinophilie bei allergischen Reaktionen auf Medikamente (Iod, Acetylsalicylsäure, Sulfonamide, Nitrofurantoin, Penicillin, Cephalosporine) beobachtet.
Bei Heuschnupfen, Asthma bronchiale, Ekzemen, Serumkrankheit, allergischer Vaskulitis und Pemphigus fällt ebenfalls oft eine Eosinophilie auf. Auch bei Kollagenosen (z. B. rheumatoide Arthritis, eosinophile Fasziitis, allergische Angiitis, Panarteriitis nodosa), malignen Erkrankungen (Hodgkin-Lymphom, Mycosis fungoides, chronisch-myeloische Leukämie, Lungen-, Magen-, Pankreas-, Ovarial- und Uteruskarzinom), beim Hiob-Syndrom, dem DOCK8-Mangel (siehe unten) und bei der chronischen granulomatösen Erkrankung (CGD) kann eine Eosinophilie auftreten. Bei Wurminfektionen sind die Eosinophilen fast regelhaft vermehrt. Interleukin 5 ist der wichtigste Wachstumsfaktor für Eosinophile. Die therapeutische Gabe von IL-2 und GM-CSF führt häufig zu einer vorübergehenden Erhöhung der Eosinophilen. Die ausgeprägtesten Hypereosinophiliesyndrome treten im Rahmen des Löffler-Syndroms, der tropischen Lungeneosinophilie, der Löffler-Endokarditis, der Eosinophilenleukämie und des idiopathischen Hypereosinophiliesyndroms (50.000–100.000/μl) auf. IL-5, der wichtigste eosinophile Wachstumsfaktor, lässt sich gezielt durch den monoklonalen Antikörper Mepolizumab hemmen.
Das idiopatische Hypereosinophiliesyndrom
Das idiopatische Hypereosinophiliesyndrom (HES) ist eine heterogene Gruppe von Erkrankungen mit dem gemeinsamen Merkmal einer anhaltend starken Eosinophilie und Funktionsstörungen von Herz, Zentralnervensystem, Nieren, Lungen, Gastrointestinaltrakt und Haut. Bei allen Patienten ist das Knochenmark betroffen, die schwersten Komplikationen ergeben sich jedoch aus einer Beteiligung von Herz und Zentralnervensystem. Dabei sind die klinischen Manifestationen und das Ausmaß der Organdysfunktion sehr variabel. Die betroffenen Gewebe sind durch Eosinophile infiltriert, welche die Gewebe wahrscheinlich durch lokale Ablagerungen toxischer eosinophiler Proteine wie eosinophiles kationisches Protein und „major basic protein“ schädigen. Im Herzen führen die pathologischen Veränderungen zu Thrombose, endokardialer Fibrose und restriktiver Endomyokardiopathie. Andere Organe sind auf ähnliche Weise betroffen. Einige Fälle werden durch eine Mutation des „platelet-derived growth factor receptor” (PDGFR) verursacht und sprechen sehr gut auf eine Therapie mit dem Tyrosinkinase-Inhibitor Imatinib an. Glukokortikoide, Hydroxyurea, IFN-α und Antikörper gegen IL-5 wurden alle erfolgreich in der Therapie eingesetzt. Bei kardiovaskulären Komplikationen kommen invasive medizinische und chirurgische Verfahren zum Einsatz.
Eosinophilie-Myalgie-Syndrom
Das Eosinophilie-Myalgie-Syndrom ist eine Multisystemerkrankung und führt zu kutanen, hämatologischen und viszeralen Symptomen, verläuft oft chronisch und kann tödlich enden. Charakteristisch sind eine Eosinophilie (> 1000/μl) und generalisierte, zur Behinderung führende Myalgien ohne offensichtliche Ursache. Daraus kann sich eine eosinophile Fasziitis, Pneumonie, Myokarditis, Neuropathie und Enzephalopathie entwickeln, welche zu respiratorischer Insuffizienz oder Enzephalopathie führen können. Die Erkrankung ist auf Verunreinigungen L-Tryptophan-haltiger Produkte zurückzuführen. In den betroffenen Geweben kommt es zu einer Infiltration durch Eosinophile, Lymphozyten, Makrophagen und Fibroblasten, wobei deren pathogenetische Bedeutung unklar ist. Möglicherweise spielt die Aktivierung von Eosinophilen und Fibroblasten sowie die Ablagerung toxischer Proteine aus den Eosinophilen in den betroffenen Geweben eine Rolle. IL-5 und der „transforming growth factor β“ (TGF-β) scheinen als Mediatoren zu wirken. Die Patienten müssen L-Trytophan-haltige Produkte meiden, zusätzlich werden Glukokortikoide verordnet. Die meisten Patienten genesen von der Erkrankung. Bei bis zu 5 % der Patienten endet die Erkrankung tödlich.
Das Churg-Strauss-Syndrom
Das Churg-Strauss-Syndrom ist durch eine eosinophilenreiche und granulomatöse Entzündung des Respirationstraktes und eine nekrotisierende Vaskulitis der kleinen bis mittelgroßen Gefäße gekennzeichnet. In der Anamnese werden meist allergische Reaktionen des oberen Respirationstraktes angegeben. Dann entwickeln sich ein Asthma bronchiale und eine Eosinophilie. Im letzten Stadium tritt die Vaskulitis mit passageren Lungeninfiltraten, Herzrhythmusstörungen und Polyneuropathie in den Vordergrund. Es sollte eine histologische Diagnosesicherung angestrebt werden, welche die Eosinophileninfiltration dokumentiert.
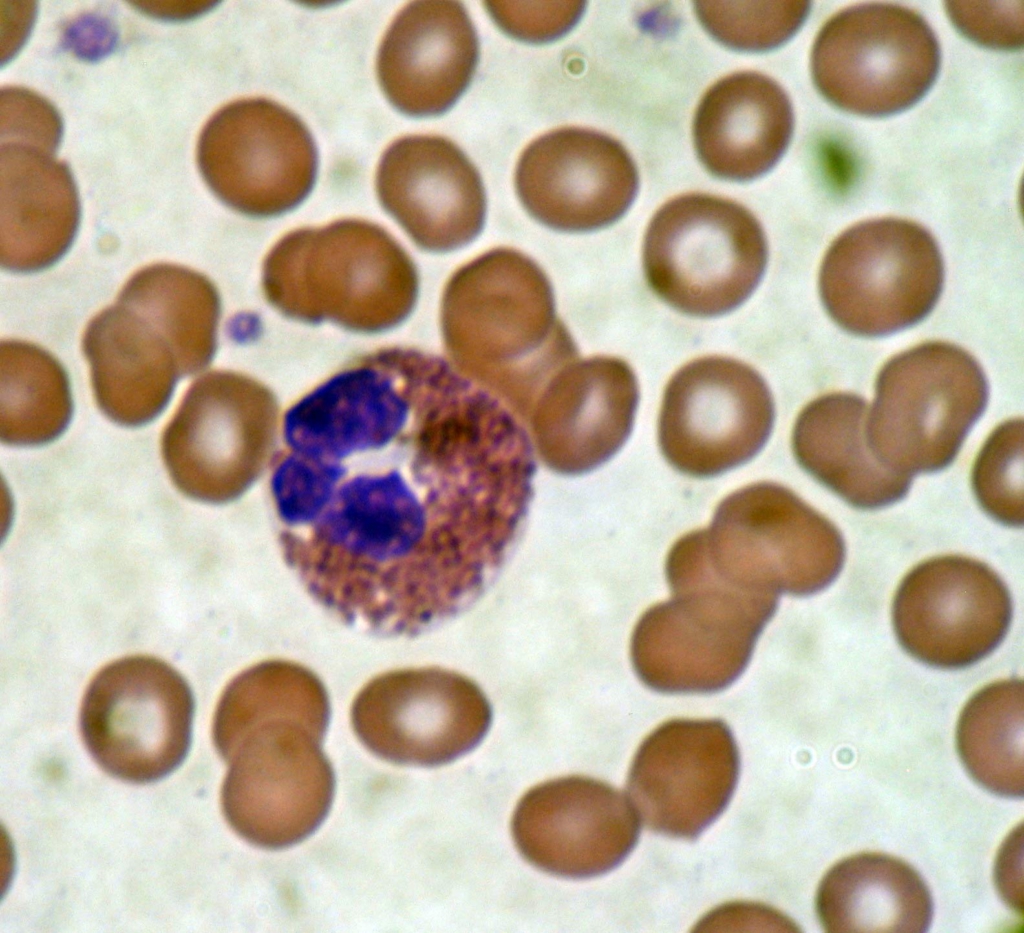
Eosinophile unter einem Mikroskop aus einem Blutausstrich.
© Quelle Wikipedia
Ständig neue Beiträge
Wir bieten hier fachlich geprüfte Gesundheitsinformationen, die in allgemein verständlicher Sprache verfasst sind. Wir zeigen ausführliche Informationen zu Blutwerten, Laborwerten und beschreiben Krankheiten und deren Symptome, teils gibt es auch Therapiemöglichkeiten. Die textlichen und grafischen Inhalte dieses Portals werden ständig erweitert, sodass Sie hier und auf unserer Facebook Seite viele Gesundheitsinformationen finden.
• Unsere redaktionelle Qualitätssicherung • Beratung und Hilfe



