Wir haben diesen Beitrag im laufenden Monat überprüft und die Beschreibungen teilweise aktualisiert.
Unsere Empfehlungen sind nach wie vor auf dem neuesten Stand. Letztes Updated am 7. September 2020
ICD-Codes: – E11 – Was ist der ICD-Code?
Diabetes näher betrachtet
 Laien bringen es auf den Punkt: „Ich habe Zucker!“ Diabetes mellitus ist die häufigste Hormonstörung mit unterschiedlichen Ursachen und Beschwerden. Gemeinsames Merkmal ist ein absoluter (Typ 1) oder relativer (Typ 2) Mangel an Insulin, einem von der Bauchspeicheldrüse produzierten Hormon. Bislang kann Diabetes leider nicht geheilt werden. Man kann jedoch sehr gut damit leben, wenn die Erkrankung durch Medikamente behandelt wird, um eventuelle Folgeschäden der Stoffwechselstörung zu vermeiden.
Laien bringen es auf den Punkt: „Ich habe Zucker!“ Diabetes mellitus ist die häufigste Hormonstörung mit unterschiedlichen Ursachen und Beschwerden. Gemeinsames Merkmal ist ein absoluter (Typ 1) oder relativer (Typ 2) Mangel an Insulin, einem von der Bauchspeicheldrüse produzierten Hormon. Bislang kann Diabetes leider nicht geheilt werden. Man kann jedoch sehr gut damit leben, wenn die Erkrankung durch Medikamente behandelt wird, um eventuelle Folgeschäden der Stoffwechselstörung zu vermeiden.
Auf einen Blick: Das Wichtigste in Kürze
[su_icon_text color=“#333333″ icon=“icon: check-square-o“ icon_color=“#afafaf“ icon_size=“40″ url=““ target=“blank“ class=““]Diabetes mellitus ist eine chronische Stoffwechselerkrankung, deren Hauptmerkmal ein zu hoher Blutzucker ist.[/su_icon_text] [su_icon_text color=“#333333″ icon=“icon: check-square-o“ icon_color=“#afafaf“ icon_size=“40″ url=““ target=“blank“ class=““] Die häufigsten Formen der Krankheit sind Diabetes mellitus Typ 1 und Diabetes mellitus Typ 2. [/su_icon_text] [su_icon_text color=“#333333″ icon=“icon: check-square-o“ icon_color=“#afafaf“ icon_size=“40″ url=““ target=“blank“ class=““]Häufig werden Diabetes Typ 1 und Typ 2 verwechselt. Die Unterscheidung ist aber wichtig für die Behandlung und den Umgang mit der Erkrankung[/su_icon_text]Diabetiker kennen sich meist sehr genau mit dem Stoffwechsel in ihrem Körper aus, nachdem sie besondere Schulungssysteme für ihre Krankheit genutzt haben (durchgeführt von Diabetologen oder in Krankenhäusern). Sie messen regelmäßig den Blutzuckerspiegel und entscheiden dann, ob sie Insulin oder ein anderes Medikament zu sich nehmen müssen. Insulin muss in festgelegter Dosis meist mehrmals am Tag in die Bauchdecke oder in den Oberschenkel injiziert werden. „Altersdiabetes“ – so wird unrichtigerweise der Typ-2-Diabetes auch genannt, obwohl immer mehr junge Menschen darunter leiden – kann meist mit Tabletten behandelt werden. Auf diese Weise können Diabetiker ein normales Leben bis ins hohe Alter führen.
Welche Symptome deuten auf eine Zuckerkrankheit hin?
Eine Beschwerde haben fast alle „unentdeckten“ Diabetiker: Die Betroffenen fühlen sich oft ausgesprochen müde, ohne eine plausible Erklärung dafür zu haben. Ansonsten können die unterschiedlichen Diabetes-Typen auch unterschiedliche Beschwerden hervorrufen.
Typ-1-Diabetes:
- Starker Durst, verbunden mit einem häufigen Gang zur Toilette
- Trockene Haut, trockene Zunge
- Sehstörungen
- Abgeschlagenheit, Müdigkeit
- Gewichtsverlust
- Kopfschmerzen, Druckgefühl
- Bei Kindern: Bettnässen, Wachstumsstörungen
Typ-2-Diabetes:
Die Erkrankten leben lange Zeit ohne Beschwerden. Möglich sind:
- Infektionsanfälligkeit (v. a. der Blase und der Haut)
- Juckende Haut ohne äußere Veränderung
- Bei Frauen: Zyklusstörungen
- Bei Männern: Erektionsstörungen
Was tun gegen die Volkskrankheit Diabetes?
Mehr als sechs Millionen Deutsche leiden an Diabetes, Tendenz weiter steigend. Möglicherweise sind es sogar acht Millionen, denn es ist mit einer hohen Dunkelziffer zu rechnen. Deutschland ist damit in Europa das am stärksten von dieser Volkskrankheit betroffene Land. Nach der von der American Diabetes Association (ADA) 1997 erarbeiteten Klassifikation des Diabetes mellitus werden heute nur noch zwei Formen dieser Stoffwechselkrankheit unterschieden: Diabetes mellitus Typ 1 und Diabetes mellitus Typ 2.
Diabetes mellitus Typ 1
- Typ 1A (autoimmune Form): Hierzu zählt jeder Diabetes, der durch einen Insulinmangel infolge einer Zerstörung der insulinbildenden Betazellen durch eine Autoimmunerkrankung entsteht. Er beginnt meist akut (in Tagen bis Wochen) und oft vor dem 25. Lebensjahr. Vielfach finden sich in der Familie weitere Zuckerkranke. Kennzeichnend sind Autoantikörper gegen Insulin und Inselzellen.
- Typ 1B (idiopathische Form): Hier lassen sich weder Autoimmunphänomene noch andere bekannte Ursachen einer Inselzellschädigung nachweisen. Beide Formen des Typ- 1-Diabetes sind lebenslang insulinpflichtig.
Warnzeichen für Diabetes
Sie sollten Ihr Diabetesrisiko untersuchen lassen bei:
- Extremem Durst
- Häufigem Wasserlassen mit großen Urinmengen (Polyurie)
- Schlecht heilenden Wunden
- Verstärktem Juckreiz der Haut
- Häufigen Infektionskrankheiten (auch gehäufte Pilzinfektionen)
- Sehstörungen
Diabetes mellitus Typ 2
Bei Typ-2-Diabetes besteht eine Insulinresistenz der Zellen. Die Zellen benötigen dann zur Erledigung hier weiterlesen und mehr erfahren über Diabetes mellitus Typ 2
Was ist Diabetes mellitus Typ 2?
Diabetes mellitus (Typ 2) lässt sich hinauszögern oder sogar verhindern. Eine tragende Rolle spielt dabei gesundes Essen und Trinken. Auch wenn an Details noch geforscht wird: „Mit einer ballaststoffreichen Ernährung, also reichlich Gemüse, Hülsenfrüchten, Vollkomprodukten und Obst, macht man alles richtig. Wer zudem auf zuckerhaltige Softdrinks verzichtet, tut sich sehr viel Gutes“, rät Professor Heinz Hauser, Emährungsmediziner am Klinikum Hannover.
Ballaststoffe sind faserreiche Bestandteile, die vor allem in pflanzlicher Kost vorkommen und die der Körper nicht verdauen kann. Sie führen dazu, dass der Blutzuckerspiegel weniger rasch ansteigt und man länger satt bleibt als nach einer Ballaststoff losen Mahlzeit mit gleich vielen Kalorien. Besonders schützt das gute alte Vollkorn vor Diabetes.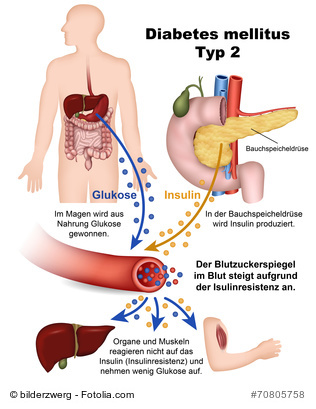
Dies ist die am häufigsten vorkommende Form des Diabetes. Da er meist erst im höheren Lebensalter auftritt, liegt entweder eine „Erschöpfung“ der Bauchspeicheldrüse vor, oder aber der Körper reagiert nicht mehr empfindlich genug auf Insulin (Insulinresistenz).
Die Anlage zum Diabetes ist zwar erblich, aber nicht jeder, der vorbelastet ist, erkrankt auch. Entscheidend sind häufig falsche Ernährungsgewohnheiten.
Diabetes Typ 2 (Insulinresistenz)
In den letzten Jahren erkranken auch immer mehr jüngere, übergewichtige Menschen aufgrund von Fehlernährung und Bewegungsmangel an Diabetes Typ 2. Hohe Blutzuckerwerte haben häufig zunächst wenig spürbare Auswirkungen.
Die ersten Anzeichen einer Erkrankung können sein:
- nachlassende Leistungsfähigkeit, Müdigkeit
- Juckreiz
- Heißhungerattacken
- starker Durst, trockener Mund
- häufiges Wasserlassen, auch nachts
- Gewichtsverlust
- schlechte Wundheilung
- erhöhte Infektanfälligkeit
Ursachen für eine Erhöhung der Blutzuckerwerte (Hyperglykämie):
- Diabetes mellitus
- Schwangerschaftsdiabetes
- Entzündung oder Karzinom der Bauchspeicheldrüse
- Morbus Cushing (Überproduktion von Kortisol)
- chronische Lebererkrankungen
- Medikamente, z. B. Entwässerungstabletten, Kortison, Antibabypille, Betablocker
Ursachen für eine Erniedrigung der Blutzuckerwerte (Hypoglykämie):
- zu hohe Dosierung von Insulin oder blutzuckersenkenden Tabletten
- Tumor der Bauchspeicheldrüse (Insulinom)
- Schilddrüsenüberfunktion
- stark erhöhter Alkoholkonsum, Leberschaden
- Medikamente: z. B. Mittel zur Blutverdünnung
- Essstörungen (Magersucht)
- nach starker körperlicher Anstrengung
Hämoglobin A1c (HbA1c) ist der „Blutzuckerspion“ bei Diabetes. An diesem Wert, der über die mittleren Blutzuckerwerte der letzten sechs bis acht Wochen Auskunft gibt, kann der Arzt sehen, wie konsequent der Patient seine Diät und die Einnahme der verordneten Medikamente eingehalten hat.
Die Bestimmung von HbA1c zur Erstellung der Erstdiagnose ist nicht sinnvoll. Der Wert dient vielmehr der Verlaufs- und Risikokontrolle sowie zur Abschätzung der Stoffwechselsituation.
Bei sehr stark erhöhten Blutzuckerwerten droht ein sogenanntes diabetisches Koma. Bei Verdacht sofort einen Notarzt rufen!
Auf lange Sicht kann der durch Diabetes entstehende Engpass in der Energieversorgung dazu führen, dass die Zellen ein Notprogramm in Gang setzen und fortan Energie aus Fetten statt aus Kohlenhydraten herstellen. Dabei entstehen als Abfall sogenannte Ketonkörper, die das Blut übersäuern und im schlimmsten Fall den Stoffwechsel entgleisen lassen.
Auch wenn Diabetiker regelmäßig Medikamente einnehmen, kann es passieren, dass die Blutzuckerwerte aus dem üblichen Rahmen fallen und es zur Unter- oder Überzuckerung kommt. Gut geschulte Diabetiker kennen diese Situationen und wissen meist, was dann zu tun ist.
Dennoch kann in einer solchen Situation der Stoffwechsel entgleisen. Dann besteht Lebensgefahr! Deshalb muss im Zweifelsfall immer ein Arzt gerufen werden.
Wie häufig ist Diabetes mellitus?
Diabetes mellitus zählt zu den häufigsten Erkrankungen, sowohl in Deutschland als auch weltweit. In Deutschland wurde bei mehr als fünf Millionen Menschen diese Diagnose gestellt (90% Typ-2-Diabetes). Das Deutsche Diabetes-Zentrum In Düsseldorf geht jedoch davon aus, dass weitere zwei bis drei Millionen Menschen zusätzlich erkrankt sind, ohne es zu wissen.
Zurzeit sind etwa 250000 Menschen am insulinpflichtigen Typ-l-Diabeteserkrankt, die höchste Zuwachsrate ist bei Kindern zwischen 11 und 13 Jahren zu verzeichnen. In den vergangenen 50 Jahren hat sich die Zahl der Diabetiker in Deutschland verdreifacht Bis 2010 wird sie Schätzungen zufolge von derzeit fünf auf zehn Millionen anwachsen, Diabetes mellitus ist auf Grund seiner enormen Verbreitung eine Volkskrankheit-welt- weit.
[/su_icon_text]
Anzeichen von Unterzuckerung
Patienten klagen über Heißhunger, Zittern, Schwindel, Schwitzen und Schwächegefühl bis hin zur Bewusstlosigkeit. Bei diesen Anzeichen sollte schnell ein Stück Traubenzucker oder Brot gegessen werden. Richtig gefährlich wird es, wenn der Blutzucker unter 50 mg/dl absinkt. Dann wird der Betroffene ohnmächtig. Bei einem bewusstlosen Patienten muss sofort der Notarzt verständigt werden! Eine Unterzuckerung ist häufig die Folge von starker körperlicher Belastung, erhöhtem Alkoholkonsum oder von Insulingabe ohne anschließende Mahlzeit.
Neben zu hohen Blutzuckerwerten können diese bei Diabetikern auch zu weit absacken. Dann droht eine Unterzuckerung. Diese lässt sich jedoch rasch beheben, wenn man beherzt eingreift. Typische Anzeichen sind:
- Heißhunger
- Blutzuckerwert unter 50 mg/dl
- Kalte Schweißausbrüche
- Zittern und weiche Knie
- Herzklopfen
- Angst und Druckgefühl in der Brust
- Kribbeln, Pelzigkeit um den Mund
- Kopfschmerzen
- Bei schwerer Unterzuckerung: Schwindel Aggresivität Konzentrationsprobleme, Seh- und Sprachstörungen bis hin zur Bewusstlosigkeit (sogenanntes hypoglykämisches Koma)
Für die Diabetiker wie für Angehörige, Freunde und Kollegen ist es deshalb wichtig, die Alarmzeichen des Körpers zu erkennen und zu hohe oder zu niedrige Blutzucker- werte rechtzeitig zu bemerken. Anzeichen einer Überzuckerung sind:
- Übelkeit und Bauchschmerzen
- Bewusstseinsstörungen
- Acetongeruch (apfelartig) im Atem
Mikroalbumin-Kontrolle
Normalwert: < 20 mg/l bzw. 30 mg/24 h
Dieser Test ist von äußerster Wichtigkeit für Menschen, die an Diabetes erkrankt sind, da der Mikroalbuminwert Aufschluss über die Funktionsfähigkeit der Nieren gibt. Dabei handelt es sich um die spezielle Untersuchung eines bestimmten Eiweißtyps (dem sogenannten Albumin) im Urin. Die erhöhte Ausscheidung von Albumin ist häufig das erste Anzeichen einer Schädigung der Nieren. Diabetiker sollten diesen Test regelmäßig beim Arzt oder zu Hause durchführen.
Hämoglobin A1c (HbA1c)
Normalwerte:
Nichtdiabetiker: 4–6 %
Gut eingestellter Diabetiker: < 6, 5 %
Mäßig eingestellter Diabetiker: 6, 5–7,0 %
Behandlungsbedürftig > 7,0–7,5 %
Achtung!
Diabetes mellitus kann unbehandelt ernsthafte Schädigungen an Augen, Nieren und Herz hervorrufen. Es ist darum dringend anzuraten, die Blutzuckerwerte von Zeit zu Zeit zu überprüfen.[/su_icon_text]
Welche Ursachen kann die Zuckerkrankheit haben?
Bei einem Gesunden heftet sich das Insulin aus der Bauchspeicheldrüse an insulinempfindliche Zellen und „öffnet“ diese für die Aufnahme und Verwertung von Zucker. Insulin wirkt dort wie ein Schlüssel: Es öffnet die Zellen und schleust den Zucker hinein. In den Zellen wird der Zucker in Energie umgewandelt.
Diabetes tritt in zwei unterschiedlichen Formen auf:
Typ-l-Diabetes tritt meist bei völliger Gesundheit auf. Oft sind schon Kinder und Jugendliche betroffen (juveniler Diabetes). Bei diesem Typ stellen die sogenannten Inselzellen in der Bauchspeicheldrüse entweder zu wenig oder gar kein Insulin her. Die Ursache dafür ist möglicherweise erblich bedingt, vermutlich spielen aber mehrere Faktoren eine Rolle. Virusinfektionen, Übergewicht und eine ungesunde, fettreiche Ernährung, sehr frühe Ernährung mit Weizen- und Kuhmilchprodukten (Gluten- und Laktose-Intoleranz) werden ebenso diskutiert wie Autoimmunprozesse. Typ-1 -Diabetiker müssen sich lebenslang mehrmals täglich Insulin verabreichen. Zudem müssen sie ihre Ernährung so umstellen, dass ihr Blutzuckerspiegel möglichst gute Werte zeigt.
Weitere Laborwerte bei Diabetes
Neben den Werten Blutzucker und HbA1c gibt es Laborparameter, mit denen unabhängig vom Blutzucker die Funktionsfähigkeit der Inselzellen und so der Grad der Insulinresistenz bestimmt wird, Risiken aufgedeckt sowie die Erfolge der Therapie untersucht werden können:
- Proinsulin (Normalwert nüchtern: < 8 pmol/l) gibt Auskunft über die Funktion der B-Zellen der Bauchspeicheldrüse, die das Insulin produzieren. Erhöhte Werte sprechen für eine ausgeprägte Insulinresistenz.
- Insulin: (Normalwert nüchtern: 3–17 mU/l (20–120 pmol/l). Die Bestimmung ist keine Basisdiagnostik, sondern wird bei unklaren Unterzuckerungen sowie bei Verdacht auf einen Tumor der Bauchspeicheldrüse (Insulinom) veranlasst.
- C-Peptid (Normalwert nüchtern: 0,7–3,0 ng/ml (230–1 000pmol/l) wird eingesetzt zur Beurteilung der körpereigenen Insulinproduktion und zur Verlaufskontrolle nach Bekanntwerden eines Typ-1-Diabetes. Erhöhte Werte finden sich bei einem insulinproduzierenden Tumor (Insulinom).
- Adiponektion (Normalwert: Männer 2,0–13,9 µg/ml, Frauen 4,0–19,4 µg/ml) dient der frühzeitigen Risikoerkennung von Diabetes mellitus Typ 2 und Arteriosklerose. Je niedriger der Adiponektin-Spiegel im Blut (< 4 µg/ml), desto höher das Risiko für Diabetes und Herz-Kreislauf-Erkrankungen.
Adipositas – turne bis zur Urne!
Mehr als 50% der deutschen Bevölkerung sind übergewichtig! 800000 Menschen sind krankhaft übergewichtig, d. h., sie müssen deswegen behandelt werden. Leider nimmt auch die Adipositas unter Kindern und Jugendlichen erschreckend zu. Mit schuld sind Immer wir Erwachsenen, die den Kindern kein gutes Vorbild geben, well wir selbst zu viel essen, uns ungesund ernähren und uns zu wenig bewegen.
Genau da setzen aber verstärkt die Präventions- und Aufklärungskampagnen der großen Krankenkassen an. Dies ist ganz besonders wichtig, denn aus übergewichtigen und unbeweglichen Kindern werden mit großer Wahrscheinlichkeit kranke, vielleicht sogar chronisch kranke Erwachsene.
Alle Anstrengungen müssen gebündelt werden, um eine weitere Zunahme des Übergewichts zu verhindern und die Volkskrankheit Adipositas aus der Welt zu schaffen.
Ich plädiere hierzu für eine bundesweite Bewegungskampagne «Turne bis zur Urne!»
Warum ist die Currywurst nicht gut bei Diabetes?
Das alles ist kein großes Geheimnis. Nur: Warum ist Currywurst mit Pommes seit Jahren das beliebteste Gericht in deutschen Kantinen, und warum wird so viel Süßes verschlungen? Ist es die Zuckerindustrie, die uns via Werbung manipuliert? Können wir vor lauter Stress nicht anders, als heiß und fettig zu essen?
„Es gibt tatsächlich sehr viele Faktoren, die unser Essverhalten beeinflussen und eine gesunde Ernährung erschweren. Der größte davon ist unser Überfluss an Essen. Kalorien sind unglaublich billig“, sagt Professorin Christine Brombach, die an der Zürcher Hochschule für Angewandte Wissenschaften die gesellschaftlichen Zusammenhänge hinter dem Essen erforscht. „Aber die Entscheidung, was man isst, fällt am Ende trotzdem jeder selbst.“ Doch die Entscheidung für eine gesunde Ernährung braucht Zeit, sagt Brombach und zitiert den Verhaltensforscher Konrad Lorenz: „Gehört heißt noch nicht verstanden, verstanden heißt nicht immer einverstanden, einverstanden heißt nicht immer angewendet, angewendet heißt noch lange nicht umgesetzt, und umgesetzt heißt noch nicht beibehalten.“
Das Essverhalten ist einfach ein großer Teil von uns. „Es gibt Gerichte, die schmecken wie Heimkommen“, sagt Brombach. Wir essen nicht nur, um satt zu werden und wichtige Nährstoffe aufzunehmen, sondern, um zu feiern oder im stressigen Alltag kurz durchzuatmen – beziehungsweise durchzukauen.
Manche Lebensmittel machen glücklich. Sei es direkt durch bestimmte Inhaltsstoffe, die zur Ausschüttung des Botenstoffs Serotonin im Gehirn führen, oder indirekt durch positive Erinnerungen. Das Croissant, das an den Frankreich-Urlaub erinnert, oder die Hühnersuppe, die unsere Mutter immer gekocht hat zum Trösten.
Viel Schlaf bei Diabetes: Ausgeruht fällt es leichter, vernünftig zu handeln
Leider ist unser Körper ein schlechter Ratgeber für gesunde Ernährung. An das Überangebot von heute sind wir evolutionär nicht angepasst. Instinkte besitzen wir nur, um satt zu werden und Gifte zu meiden.
Kopf-Bauch-Allianz
Die Entscheidung für gesundes Essen muss also vom Verstand ausgehen. Doch es ist kräftezehrend, immer wieder gegen das eigene Gefühl anzukämpfen. Zu oft ist der Wille nicht eisern, sondern hat eher die Konsistenz eines Marshmallows. Durch Stress und Schlafmangel wird er weiter geschwächt.
Die Chance, eine gesunde Ernährung dauerhaft durchzuhalten, steigt, wenn Verstand und Verlangen kooperieren. Indem man lernt, zu mögen, was gesund ist. Will man zum Beispiel eine bessere Beziehung zum Brokkoli, gibt es dafür ein paar Tricks. Etwa die „Hungriger-Wolf-Taktik“: ein paar Stunden lang nichts essen, dann eine kleine Schüssel Brokkoli. Mit leerem Magen schmeckt alles besser. Wiederholt man das ein paar Mal, gewöhnt man sich an den Geschmack.
Mehr Spaß bei Diabetes: Freude und Freunde halten einen beim Sport bei der Stange
Romantischer ist die Assoziations-Taktik Mit guten Freunden oder an einem schönen Ort mag man auf einmal Speisen, die man sonst verschmäht. Beim Sonnenuntergang am See schmeckt sogar gegrillter Grünkohl. Man könnte im Urlaub einen kleinen Vorsatz fassen, etwa, sich mit Paprikas auszusöhnen. Wenn einen der gesunde Snack danach immer an Italien erinnert, hat man gewonnen
Wer es nicht schafft, seine Ernährung umzustellen, dem bleibt das Kalorien-zählen. „Das Wesentliche bei der „Vorbeugung von Diabetes ist, dass man ein möglichst normales Körpergewicht hält, eben nicht zu viele Kalorien zu sich nimmt“, sagt Heinz Hauser, d auch Vorsitzender der Deutschen Diabetes Stiftung ist. Schließlich kann man auch versuchen, Faktoren, die eigentlich gegen einen arbeiten, für den eigenen Zweck zu nutzen. Etwa den Zusammenhang zwischen Ernährung und Identität. Menschen drücken sich auch über das aus, was sie essen. Wenn man das Selbstbild „Ich bin jemand, der sich gesund ernährt“ annimmt, hält es einen bei der Stange.
GEWOHNHEIT: Erst hemmt sie, dann hilft sie, gesundes Verhalten durchzuhalten
Ähnlich ist es mit dem zweiten großen Lebensstil-Faktor: der Bewegung. Wer sich ein paar Mal zwingt, zu joggen, nur weil das eben gesund ist, hält das nicht lange durch. Mehr Erfolg verspricht es, wenn man sich Zeit nimmt und einen Sport sucht, den man wirklich mag. Sei es Fußball, Klettern oder Tanzen. Und sich dann etwa als Fußballer zu sehen, selbst wenn man noch so stümperhaft spielt.
Genuss erwünscht
Begeistert man dann noch den Partner oder ein paar Freunde dafür, kann man sich gegenseitig motivieren. Am Anfang wirkt die Gewohnheit wie die Schwerkraft, die einen träge macht und die
Sportstart zäh. Aber wer einige Wochen durchhält, dem kommt die Macht der Gewohnheit zugute. Dann wäre es komisch, auf einmal nicht mehr an die frische Luft zu gehen oder mit Freunden zu kochen. Auf Genuss brauche man für eine gesunde Ernährung nicht zu verzichten, betont Brombach. „Genuss beschränkt sich selbst.“ Denn genießen können wir nur, was wir uns selten gönnen, und nur, bevor das Bauchweh kommt.
Kein Stress bei Diabetes: Er killt die guten Vorsätze, die Disziplin hat das Nachsehen
Mit Low Carp gegen Diabetes
Neuen Forschungsergebnissen zufolge können zu große Mengen an Kohlenhydraten in der Nahrung die insulinproduzierenden Zellen in der Bauchspeicheldrüse stärker schädigen als eine Ernährung, die zu viel Fett enthält. Eine Studie mit Diabetikern hat nachgewiesen: Enthält die Nahrung zwischen 40 und 50 Prozent Fett, 20 bis 30 Prozent Eiweiß und nur 30 Prozent Kohlenhydrate, normalisiert sich der Blutzuckerspiegel schnell. Mehr als die Hälfte der Patienten konnte ihre Medikamente innerhalb von drei Wochen absetzen. Auch die Blutfettwerte sanken.
REFERENZBEREICHE
- Oraler Glukose-Toleranztest (oGTT)
Normal
Nüchternwert: < 100 mg/dl (5,6 mmol/l*)
2-Stunden-Wert: < 140 mg/dl (7,8 mmol/l*)
Gestörte Glukose-Toleranz
2-Stunden-Wert: * 140 und < 200 mg/dl (a7,8 und <11,1 mmol/l*)Diabetes mellitus
Nüchternwert: a 126 mg/dl (7,0 mmol/l*)
2-Stunden-Wert: * 200 mg/dl (≥ 11,1 mmol/l*) im venösen Plasma
- Hämoglobin A1c (HbA1c)
4,4-6,0% (EDTA-Blut)
Werte stark abhängig vom Testverfahren
- Glukose im Urin (Harnzucker)
≥ 15 mg/dl (0,84 mmol/l*) im Spontanurin * = SI-Einheiten Harnteststreifen: negativ
Die Diagnose des Diabetes sollte ausschließlich anhand des Blutzuckerwertes gestellt werden.
Wie wird die Zuckerkrankheit diagnostiziert?
Wer befürchtet, zuckerkrank zu sein, sollte den Blutzucker messen lassen. Liegt der Wert vor dem Essen über 100 bis ilO mg/dl oder zwei Stunden nach dem Essen bei über 140 mg/dl, deutet dies stark auf einen Diabetes hin. Der Normwert für Blutzucker liegt für gesunde Menschen bei etwa 70 bis 100 mg/dl.
Der Arzt kann bei entsprechendem Verdacht weitere Tests durchführen, um die Diagnose zu bestätigen oder zu widerlegen. Er kann z.B. einen Zuckerbelastungstest machen (oraler Glukosetoleranz-Test). Dabei muss der Patient eine bestimmte Menge Glukose in Wasser trinken; anschließend wird jeweils der Blutzuckerspiegel in bestimmten Zeitabständen kontrolliert: Zudem kann der Arzt durch einen simplen Bluttest ermitteln, wie hoch die Zuckerkonzentration im Blut in der Vergangenheit in etwa gewesen ist (HbAlc-Wert).
In Apotheken gibt es preiswerte Diabetestests in Form von Teststreifen. Die Teststreifen messen den groben Zuckergehalt im Urin. Bei Diabetikern ist dieser Wert erhöht Ist der Test positiv, kommt man also leider nicht umhin, einen Arzt aufzusuchen.
Behandlung
Wie wird die Zuckerkrankheit behandelt?
Die Behandlung des Diabetes ist darauf ausgerichtet, die Blutzuckerwerte auf einem unbedenklichen Niveau zu halten, um Folgeschäden an anderen Organen wie Augen, Nieren, Herz oder Gefäßen zu vermeiden. Demnach sollten sie am Tag etwa 160 mg/dl nicht überschreiten.
Vor dem Essen dürfen sie auf 100 bis 120 mg/dl absinken. Zwei Stunden nach der Mahlzeit können sie dagegen auf 140 bis 160 mg/dl ansteigen.
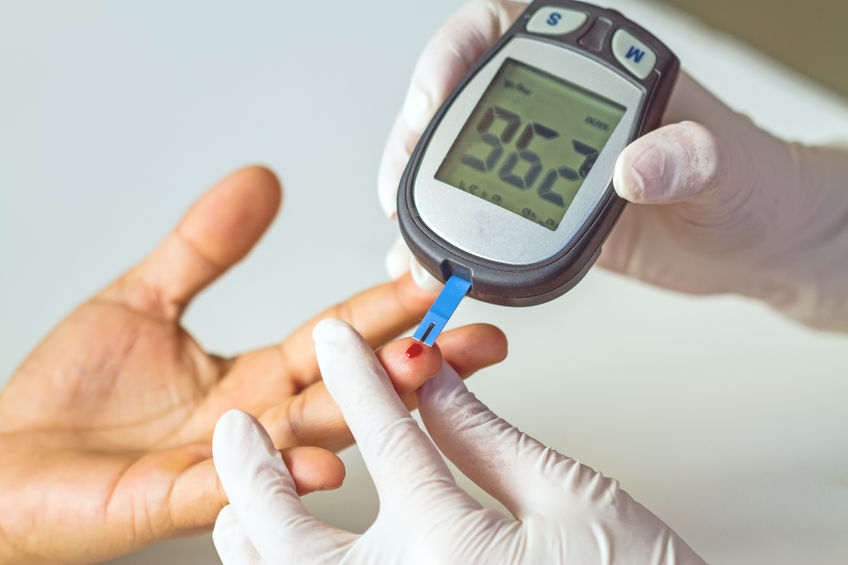
Besonders iyp-1-Diabetiker kontrollieren ihre Blutzuckerwerte mehrmals am Tag. Dazu verwenden sie jeweils einen Teststreifen, einen Tropfen Blut aus der Fingerkuppe und ein handliches Blutzuckermessgerät, in das der blutbetropfte Teststreifen geschoben wird. Nach ein paar Sekunden ist das Ergebnis da.
Neben dem aktuellen Blutzuckerwert kann der HbA-Wert (Glykohämoglobin) gemessen werden. Dieser Wert bildet die durchschnittlichen Blutzuckerwerte der vergangenen zwei bis drei Monate ab. Aus dem Wert kann der Arzt die Gefahr von Diabetes- Folgeerkrankungen ableiten und die Medikamenteneinstellungen überprüfen.
Diabetiker müssen genau wissen, wie viel Zucker in einem Lebensmittel enthalten ist. Zwecks einfacher Berechnung berücksichtigen sie einen Wert, der auf den meisten Lebensmittelpackungen angegeben ist: die Broteinheit (BE).
Es gibt nicht den Blutzuckerkranken. Jede Behandlung erfolgt individuell: Es gibt ja bekanntlich dünne und dicke, alte und junge, arteriosklerotische, nierenkranke oder Patienten mit Schwindel. Jeder Stoffwechsel ist anders (übrigens auch der von Mann und Frau), jede Medikation auch. Infolgedessen kann die Lebensqualität erhalten werden.
Tabletten
Wenn bei einem Typ-2-Diabetes Emährungsumstellung, Gewichtsabnahme und regelmäßiger Sport nicht dazu beitragen, dass der Blutzuckerspiegel sich normalisiert, wird der Arzt Medikamente verschreiben. Dies können Tabletten oder eine Kombination von Insulin und Tabletten sein. Der Typ-l-Diabetes kann nicht mit Hilfe von Tabletten behandelt werden.
Insulinsensitizer
Insulinsensitizer machen die Zellen sensibel für Insulin, das die Glukose in die Zellen schleust. Sie wirken der sogenannten Insulinresistenz entgegen. Bei einer Insulinresistenz wird das noch ausreichend vorhandene Insulin von den Zellen nicht erkannt. Insulinsensitizer wirken wie Türöffher für das Insulin.
Glukose-Resorptionsverzögerer
Glukose-Resorptionsverzögerer (Alpha-GIukosidase-Hemmer) werden zu den Mahlzeiten genommen und verzögern die Aufnahme von Kohlenhydraten aus dem Darm ins Blut. Das Insulin kann dann «in Ruhe» die ankommende Glukose in die Zellen transportieren. Die Blutzuckerwerte werden um ca. 50 mg/dl gesenkt.
Biguanide
Biguanide verlangsamen auch die Kohlenhydrat-Aufnahme aus dem Darm, gleichzeitig steigern sie die Aufnahme in die Zellen. Vorwiegend verhindern sie die nächtliche Glukoseproduktion der Leber (infolge einer gegebenen Insulinresistenz), die die hohen Nüchternzuckerwerte verursacht.
Sulfonylharnstoffe
Sulfonylharnstoffe stimulieren beim Typ-2-Diabetes die eigene versiegende Insulinproduktion und sollten daher mit großem Bedacht eingesetzt werden.
Insulin
Solange die Bauchspeicheldrüse intakt ist, produziert sie über den Tag verteilt 30 bis 50 Einheiten Insulin. Bei Typ-1-Diabetikern setzt die Produktion schon mit Beginn der Erkrankung aus, bei vielen Typ-2-Diabetikern setzt der Rückgang der Insulinproduktion schleichend ein. Immer mehr Diabetiker – nicht nur Typ-1-Diabetiker – müssen sich künstliches Insulin verabreichen. Insulin kann allerdings nicht als Tablette geschluckt werden- Da es aus Eiweißen besteht; würde es im Magen zerstört werden. Es wird deshalb meist unter die Haut (subkutan) injiziert.
Früher wurde Insulin aus den Bauchspeicheldrüsen von Rindern und Schweinen gewonnen. Mittlerweile wird es überwiegend gentechnisch hergestellt, entspricht aber weitgehend dem menschlichen Insulin. Die allermeisten insulinpflichtigen Diabetiker verwenden diesen Wirkstoff. Ihnen stehen zahlreiche verschiedene Aufbereitungsformen von Insulin zur Verfügung. Sie unterscheiden sich v.a. in der Wirkungsdauer. Der Arzt kann aus der Fülle der Präparate das passende für jeden Patienten wählen.
Die verschiedenen Insuline können auch miteinander kombiniert werden, um die Behandlung auf die individuelle Lebensweise und die Ernährung abzustimmen. Zum Beispiel benötigt ein sehr sportlicher Diabetiker prinzipiell weniger Insulin. Pausiert er aber vom Sport, muss auch seine Dosis angepasst werden. Der Diabetiker muss zudem sehr genau auf die Zeichen seines Körpers achten. In speziellen Schulungen lernt er, diese zu erkennen und zu interpretieren.
Intensivierte Insulintherapie
Viele Diabetiker bevorzugen diese ausgesprochen flexible Form der Therapie. Dabei wird ein Basisinsulin (mit 24-Stunden-Wirkung) und je nach Bedarf in kurzen Abständen mehrfach eine kleine Menge Insulin gespritzt, was der natürlichen Ausschüttung aus der Bauchspeicheldrüse nahe kommt. Die intensivierte Insulintherapie räumt Diabetikern neue Freiräume in der Tagesgestaltung ein:
- Die Mahlzeiten müssen nicht zu festen Zeftpi eingenommen werden.
- Die Portionen können flexibler gewählt werden, Die jeweilige Insulinmenge muss nur darauf abgestimmt werden.
- Zwischenmahlzeiten können entfallen.
- Die Insulinmenge kann Aktivitäten wie Sport, Urlaub oder sogar einer Weinprobe angepasst werden.
Im Durchschnitt schlägt diese Therapie bei den meisten Diabetikern besser an als die übrigen Verfahren.
Insulinpumpen-Therapie
Hierbei spritzt eine Pumpe das Insulin, dem Bedarf entsprechend, automatisch über eine Nadel ins Fettgewebe unter die Haut. Die Pumpe hat die Größe einer Zigarettenschachtel und wiegt nicht mehr als eine Tafel Schokolade. Sie kann daher problemlos am Körper getragen werden. Kurz wirksames Insulin kann als Grundversorgung über die Pumpe kontinuierlich verabreicht werden, ohne dass man sich selbst eine Injektion verabreichen müsste. Die Pumpe kann aber auch individuell j auf die Bedürfnisse des Diabetikers eingestellt werden.
Zusätzlich wird vor jeder Mahlzeit der Blutzucker gemessen und daraus die optimale Insulinmenge errechnet. Dafür werden die geplanten Mahlzeiten und die sportlichen Aktivitäten ebenfalls berücksichtigt. Reicht die Grundversorgung nicht aus, kann auf Knopfdruck zusätzlich Insulin abgegeben werden. Die Insulinpumpen-Therapie erlaubt ähnlich wie die intensivierte Insulintherapie, eine flexiblere Tagesgestaltung.
Chili, Zimt und Co: Wirkstoffe der Zukunft?
Möglicherweise werden die laufenden Versuche kanadischer Forscher eines Tages helfen, die Insulinproduktion von einzelnen Betroffenen wieder zu stimulieren Sie spritzten Capsaicin (Endorphine), also den Wirkstoff, der die Schärfe im Chili erzeugt, an die sensorischen Nerven der Bauchspeicheldrüse von Mäusen und töteten die Nervenenden dort ab. Die Insulinproduktion kam in Gang.
Zimt könnte laut der Zeitschrift «New Scientist» Muskel- und Fettzellen bei «Altersdiabetes» wieder empfindlich für Insulin machen, damit überschüssiger Blutzucker in den Geweben gespeichert werden kann. Bei Mäusen wirkte die Zimtsubstanz Methylhydroxy-Chalzone-Polymer mit einer deutlichen Blutzuckersenkung. Allerdings wird die Wirkung von Zimt kontrovers diskutiert.
Cienipln, ein Extrakt aus der Frucht der Gardenie (einer Pflanze, die in der chinesischen Pflanzenheilkunde traditionell zur Therapie des Typ-2-Dlabetes eingesetzt wird), scheint ein sehr guter Grundstoff für neue Diabetesmedlikamente zu sein. An diesen Grundlagen arbeiten Forscher der Harvard Medical School und auch der Universität Düsseldorf. Dies sind sehr hoffnungsvolle Ansätze für die Betroffenen.
Noch ist dies Zukunftsmusik, aber vielleicht findet sich ja ein neuer Wirkstoff…
Was der Facharzt rät
Für Betroffene ist die Diagnose «Diabetes» oft ein Schock. Ängste und Verzweiflung machen sich im ersten Augenblick breit. Das ist eine normale Reaktion. Nachdem der erste Schrecken überstanden M| erkennen Diabetiker jedoch rasch, dass sie den Verlauf der Krankheit selbst beeinflussen können- Niemand ist der Zuckerkrankheit hilflos ausgeliefert, vorausgesetzt, man lernt sich mit ihr auseinanderzusetzen.
Der Erkrankte muss möglichst viel über die Hintergründe und die möglichen Folgen der Stoffwechselstörung wissen. Er sollte unbedingt Schulungen und Seminare besuchen, die beispielsweise von Kliniken, Diabeteszentren oder spezialisierten Praxen sowie Selbsthilfegruppen angeboten werden. Hier lernen Diabetiker, ihren Alltag mit Rücksicht auf die Erkrankung zu gestalten, regelmäßig den Blutzuckerwert zu messen und die Medikamente einzunehmen.
Auch gesundheitsfördernde Ernährung und Sport stehen auf dem Programm, wie man sich im Notfall, im Fall einer Unterzuckerung oder bei zu hohem Blutzuckerwert verhalten soll, vermitteln diese Kurse ebenfalls.
Gut Informierte Diabetiker haben das Rüstzeug, körperliche Beeinträchtigungen zu verhindern und einigermaßen beschwerdefrei leben zu können.
Gut geschulte Diabetiker, die diese Ratschläge auch beherzigen, werden mit einem günstigeren Stoffwechsel belohnt.
Die Langzeit-Zuckerwerte entwickeln sich positiv. Sie fühlen sich besser und fehlen seltener am Arbeitsplatz. Das Wichtigste ist aber, dass sie den Folgeerkrankungen wirksam vorbeugen.
Um mögliche, zum Teil sehr schwerwiegende Folgeschäden der Zuckerkrankheit wie z.B. Schädigungen der Gefäße und der Netzhaut des Auges, die sogar zur Erblindung führen können, Nieren-, Herz-Kreislauf- und Nervenerkrankungen sowie Durchblutungsstörungen mit drohender Amputation frühzeitig zu erkennen, sollten in Absprache mit dein Hausarzt bestimmte Fachärzte (z. B. der Augenarzt) regelmäßig zur Vorsorge konsultiert werden. Ein Diabetes muss bei arteriosklerotischen Gefäßerkrankungen, z. B. bei verengten Bein- oder Herzkranzarterien, Immer als Vorläufer- bzw. Begleiterkrankung ausgeschlossen oder mitberücksichtigt werden.
Andere Diabetesformen
Neben Diabetes mellitus Typ 1 und 2 gibt es noch weitere Formen der Zuckerkrankheit. Diese werden hervorgerufen durch genetische Defekte, durch Erkrankungen des enzymproduzierenden Anteils der Bauchspeicheldrüse, durch Krankheiten aufgrund von Hormonstörungen (Endokrinopathien), durch verschiedene Medikamente oder Chemikalien oder auch durch Virusinfektionen.
Quellen und weiterführende Verweise
- https://www.aok.de/pk/nordost/inhalt/diabetes-erkennen-10/
- Foto u.a. #70805758 | © bilderzwerg – Fotolia.com
- www.diabetes-deutschland.de
- www.diabetes-news.de
Urheber: pittawut / 123RF Standard-Bild
Letzte Aktualisierung am 24.05.2026 um 12:03 Uhr / Affiliate Links / Bilder von der Amazon Product Advertising API
Ständig neue Beiträge
Wir bieten hier fachlich geprüfte Gesundheitsinformationen, die in allgemein verständlicher Sprache verfasst sind. Wir zeigen ausführliche Informationen zu Blutwerten, Laborwerten und beschreiben Krankheiten und deren Symptome, teils gibt es auch Therapiemöglichkeiten. Die textlichen und grafischen Inhalte dieses Portals werden ständig erweitert, sodass Sie hier und auf unserer Facebook Seite viele Gesundheitsinformationen finden.
• Unsere redaktionelle Qualitätssicherung • Beratung und Hilfe